Hướng dẫn của Viện Y tế Quốc gia về Chất lượng điều trị (NICE) năm 2019 về Điều tra và Quản lý bệnh trào ngược dạ dày-thực quản (GERD) và Chứng khó tiêu ở người lớn
Rối loạn tiêu hóa bao gồm các triệu chứng
phát sinh từ đường tiêu hóa trên (GI). Hiệp hội Tiêu hóa Anh (BSG) mô tả đây là
một nhóm các triệu chứng báo hiệu bác sĩ cần xem xét các bệnh đường tiêu hóa
trên, đồng thời khẳng định rằng bản thân chứng khó tiêu không phải là một
chẩn đoán.1 Các triệu chứng của chứng khó tiêu bao gồm đau bụng
trên hoặc khó chịu, ợ chua, trào ngược dạ dày, buồn nôn hoặc nôn mửa thường
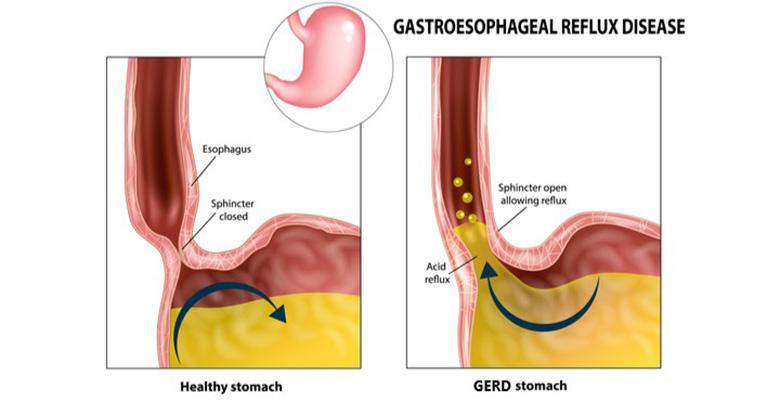
xuất hiện trong 4 tuần trở lên. Bệnh trào ngược dạ dày-thực quản (GERD) được
định nghĩa là sự trào ngược quá mức của các chất trong dạ dày vào thực quản gây
ra các triệu chứng có biến chứng hoặc không có biến chứng. Các chi phí liên
quan đến chứng khó tiêu đã giảm nhưng việc sử dụng điều trị nói chung đang tăng
lên.2
Việc thiếu một hướng dẫn quốc gia toàn
diện về quản lý GERD sau các thất bại về điều trị dẫn đến Viện Y tế và Chăm
sóc Sức khỏe Quốc gia (NICE) phát hành bản cập nhật hướng dẫn về điều tra và
quản lý GERD và chứng khó tiêu ở người lớn. Hướng dẫn này cũng bao gồm các
cập nhật về phác đồ thuốc sử dụng để điều trị chứng khó tiêu sau khi một số vi
khuẩn kháng H. pylori phát triển. Những điểm nổi bật của hướng
dẫn này được tóm tắt dưới đây..2
Hướng dẫn của Viện Y tế Quốc gia về
Chất lượng điều trị (NICE) năm 2019 về Điều tra và Quản lý bệnh trào ngược dạ
dày-thực quản (GERD) và Chứng khó tiêu ở người lớn2
1. Dược sĩ cộng đồng
1. Dược sĩ cộng đồng nên
thực hiện các hỗ trợ ban đầu và liên tục cho những người có triệu chứng
khó tiêu. Hỗ trợ này bao gồm lời khuyên về thay đổi lối sống, sử dụng thuốc
không kê đơn, trợ giúp về các loại thuốc được kê đơn và lời khuyên về thời điểm
tham khảo ý kiến dược sĩ đa khoa.
2. Dược sĩ cộng đồng nên
ghi lại các phản ứng bất lợi trong quá trình điều trị và có thể tham gia vào
các phòng khám cấp phát thuốc chăm sóc sức khỏe ban đầu.
2. Các nhân tố cơ bản
khi chăm sóc sức khỏe
1. Đưa ra lời khuyên về lối
sống đơn giản, bao gồm lời khuyên về ăn uống lành mạnh, giảm cân và cai thuốc
lá.
2. Khuyên mọi người nên
tránh những chất gây kết tủa đã biết là có liên quan đến chứng khó tiêu của họ
nếu có thể. Chúng bao gồm thuốc lá, rượu, cà phê, sô cô la, thực phẩm nhiều
chất béo và thừa cân. Nâng cao đầu giường và ăn bữa chính cách xa giờ đi ngủ
có thể giúp ích cho một số người.
3. Cung cấp cho mọi cách
thức tiếp cận các tài liệu giáo dục để hỗ trợ sự chăm sóc mà họ nhận được.
4. Nhận thức rằng các liệu
pháp tâm lý, chẳng hạn như liệu pháp hành vi nhận thức và liệu pháp tâm lý, có
thể làm giảm các triệu chứng khó tiêu trong thời gian ngắn ở từng người.
5. Khuyến khích những người
cần kiểm soát lâu dài các triệu chứng khó tiêu giảm dần việc sử dụng thuốc theo
chỉ định:
·
bằng
cách sử dụng liều thấp nhất có hiệu quả
·
bằng
cách thử cách sử dụng tuốc “khi cần thiết” nếu phù hợp
·
bằng
cách quay lại tự điều trị bằng liệu pháp kháng axit và / hoặc alginate (trừ khi
có bệnh nền hoặc điều trị kết hợp cần tiếp tục điều trị)
3. Hướng dẫn chuyển tuyến
nội soi
1. Đối với những người có
biểu hiện khó tiêu kèm theo xuất huyết tiêu hóa cấp tính đáng kể, hãy chuyển họ
ngay lập tức (trong cùng ngày) đến bác sĩ chuyên khoa.
2. Xem xét các loại thuốc
để tìm các nguyên nhân có thể gây ra chứng khó tiêu (ví dụ, thuốc đối kháng
canxi, nitrat, theophylin, bisphosphonat, corticosteroid và thuốc chống viêm
không steroid [NSAIDs]). Ở những người cần được chuyển tuyến, tạm ngừng sử
dụng NSAIDs.
3. Xem xét khả năng mắc
bệnh tim hoặc bệnh đường mật như một phần của chẩn đoán phân biệt.
4. Đối với những người đã
từng nội soi trước đó và không có bất kỳ dấu hiệu báo động mới nào, hãy xem xét
tiếp tục xử trí theo những phát hiện nội soi trước đó.
4. Các biện pháp can thiệp
cho chứng khó tiêu chưa khảo sát rõ
1. Có thể thấy rằng
chứng khó tiêu ở những người ngẫu nhiên ở cơ sở chăm sóc y tế ban đầu bao
gồm nhiều biểu hiện khác nhau như đau thượng vị tái phát, ợ chua hoặc trào
ngược axit, có hoặc không đầy hơi, buồn nôn hoặc nôn.
2. Để thời gian rửa trôi 2
tuần sau khi sử dụng thuốc ức chế bơm proton (PPI) trước khi xét nghiệm Helicobacter
pylori (H. pylori) bằng xét nghiệm hơi thở hoặc xét nghiệm kháng
nguyên trong phân.
3. Cung cấp liệu pháp PPI
liều đầy đủ kinh nghiệm trong 4 tuần cho những người bị chứng khó tiêu.
4. Cung cấp “xét nghiệm
và điều trị” H. pylori cho những người bị chứng khó
tiêu.
5. Nếu các triệu chứng quay
trở lại sau các chiến lược chăm sóc ban đầu, hãy giảm liệu pháp PPI xuống liều
thấp nhất cần thiết để kiểm soát các triệu chứng. Thảo luận về việc sử dụng
phương pháp điều trị trên cơ sở “khi cần thiết” với bệnh nhân để kiểm soát các
triệu chứng của họ.
6. Cung cấp liệu pháp đối
kháng thụ thể H2 (H2RA) nếu không đáp ứng đủ với
PPI.
5. Đánh giá lại phương
thức chăm sóc
1. Đề nghị những người cần
kiểm soát lâu dài các triệu chứng rối loạn tiêu hóa đánh giá hàng năm về tình
trạng của họ và khuyến khích họ thử từ bỏ hoặc ngừng điều trị (trừ khi có bệnh
nền hoặc điều trị kết hợp cần tiếp tục điều trị).
2. Tư vấn cho bệnh nhân
rằng họ có thể thích hợp để quay lại tự điều trị bằng liệu pháp kháng axit và
/ hoặc alginate (được kê đơn hoặc mua không kê đơn và sử dụng khi cần thiết).
6. Các biện pháp can
thiệp đối với GERD
1. Quản lý các triệu chứng
“giống như trào ngược” chưa được khảo sát rõ nguyên nhân giống như đối
với chứng khó tiêu chưa được khảo sát rõ nguyên nhân.
2. Cung cấp cho bệnh nhân
GERD liệu pháp PPI liều đầy đủ trong 4 đến 8 tuần.
3. Nếu các triệu chứng tái
phát sau quá trình điều trị ban đầu, hãy cung cấp PPI ở liều thấp nhất có thể
để kiểm soát các triệu chứng.
4. Thảo luận với mọi người
về phương pháp giúp họ tự kiểm soát các triệu chứng của mình bằng cách sử
dụng phương pháp điều trị khi cần thiết.
5. Cung cấp liệu pháp đối
kháng thụ thể H2 (H2RA) nếu không đáp ứng đủ với
PPI.
6. Những người bị giãn hẹp
thực quản nên duy trì liệu pháp PPI liều đầy đủ dài hạn.
7. Cung cấp cho bệnh nhân
PPI liều đầy đủ trong 8 tuần để chữa dứt điểm bệnh viêm thực quản nặng,
sau khi xem xét mong muốn và tình trạng lâm sàng của bệnh nhân (ví dụ:
tình trạng sức khỏe cơ bản và các tương tác có thể xảy ra với các loại thuốc
khác).
8. Nếu điều trị ban đầu
nhằm chữa viêm thực quản nặng không thành công, hãy cân nhắc dùng PPI ban đầu
liều cao, sau đó chuyển sang PPI liều đầy đủ khác hoặc chuyển sang PPI liều
cao khác sau khi xem xét mong muốn và tình trạng lâm sàng của bệnh nhân
(ví dụ: khả năng dung nạp của PPI ban đầu, tình trạng sức khỏe cơ bản và các
tương tác có thể xảy ra với các loại thuốc khác).
9. Cung cấp PPI đủ liều dài
hạn để điều trị duy trì cho những người bị viêm thực quản nặng sau khi xem xét
mong muốn, tình trạng lâm sàng của bệnh nhân (ví dụ: khả năng dung nạp của
PPI ban đầu, tình trạng sức khỏe cơ bản và các tương tác có thể xảy ra với các
loại thuốc khác) và chi phí cho PPI.
10.
Nếu
tình trạng viêm thực quản nặng của bệnh nhân không đáp ứng với điều trị duy
trì, hãy tiến hành đánh giá lâm sàng. Cân nhắc chuyển sang PPI khác dùng liều
đầy đủ hoặc liều cao, sau khi xem xét mong muốn và tình trạng lâm sàng của bệnh
nhân, và / hoặc tìm kiếm lời khuyên của bác sĩ chuyên khoa.
11.
Không
nên áp dụng nội soi thường quy để chẩn đoán Barrett thực quản, nhưng hãy cân
nhắc nếu bệnh nhân bị GERD. Thảo luận về mong muốn của bệnh nhân và các yếu
tố nguy cơ cá nhân của bệnh nhân (ví dụ: thời gian kéo dài của các triệu
chứng, tăng tần suất các triệu chứng, tiền sử viêm thực quản, tiền sử thoát
vị gián đoạn, hẹp thực quản hoặc loét thực quản hoặc giới tính nam).
7. Các biện pháp can thiệp
đối với bệnh loét dạ dày tá tràng
1. Cung cấp liệu pháp tiệt
trừ H. pylori cho những người có kết quả xét nghiệm dương tính
với H. pylori và những người bị bệnh loét dạ dày tá tràng.
2. Đối với những người sử
dụng NSAIDs được chẩn đoán loét dạ dày tá tràng, hãy ngưng sử dụng NSAIDs nếu
có thể. Cung cấp liệu pháp PPI hoặc H2RA liều đầy đủ trong 8 tuần
và sau đó cung cấp liệu pháp tiệt trừ nếu thấy H. pylori.
3. Tiến hành nội soi lại
cho bệnh nhân bị loét dạ dày tá tràng và nhiễm H. pylori trong
khoảng 6 đến 8 tuần sau khi bắt đầu điều trị, tùy thuộc vào kích thước của tổn
thương.
4. Tiến hành xét nghiệm
lại H. pylori cho bệnh nhân bị loét dạ dày tá tràng (dạ dày
hoặc tá tràng) và nhiễm H. pylori trong khoảng 6 đến 8 tuần
sau khi bắt đầu điều trị, tùy thuộc vào kích thước của tổn thương.
5. Cung cấp liệu pháp PPI
hoặc H2RA liều đầy đủ trong 4 đến 8 tuần cho những người có kết
quả xét nghiệm âm tính với H. pylori không dùng NSAIDs.
6. Đối với những bệnh nhân
tiếp tục dùng NSAIDs sau khi vết loét dạ dày đã lành, hãy thảo luận về tác hại
có thể xảy ra khi điều trị bằng NSAIDs. Xem xét nhu cầu sử dụng NSAIDs thường
xuyên (ít nhất 6 tháng một lần) và đưa ra phương án dùng thử có giới hạn và
“khi cần thiết”. Cân nhắc giảm liều, thay thế NSAIDs bằng paracetamol hoặc sử
dụng thuốc giảm đau thay thế hoặc ibuprofen liều thấp (1,2 g mỗi ngày).
7. Ở những người có nguy cơ
cao (bị loét trước đó) và những người cần tiếp tục sử dụng NSAIDs, hãy cân nhắc
sử dụng NSAIDs chọn lọc COX-2 thay vì NSAIDs tiêu chuẩn. Trong cả hai trường
hợp kê đơn kèm PPI.
8. Ở những bệnh nhân có
vết loét chưa lành, phải đảm bảo loại trừ các yếu tố không tuân thủ điều
trị, bệnh ác tính, không phát hiện được H. pylori, sử dụng NSAIDs
không chủ ý, dùng thuốc gây loét khác và các nguyên nhân hiếm gặp như hội chứng
Zollinger-Ellison hoặc bệnh Crohn.
9. Nếu các triệu chứng tái
phát sau quá trình điều trị ban đầu, hãy đề nghị dùng PPI với liều thấp nhất
có thể để kiểm soát các triệu chứng. Thảo luận về việc sử dụng phương pháp điều
trị trên cơ sở “khi cần thiết” với bệnh nhân để kiểm soát các triệu chứng của
bệnh nhân.
10.
Cung
cấp liệu pháp H2RA nếu không đáp ứng đủ với PPI.
8. Các biện pháp can
thiệp đối với chứng khó tiêu chức năng
1. Xử trí chứng khó tiêu
chức năng được xác định qua nội soi bằng cách điều trị H. pylori ban
đầu nếu có, sau đó quản lý triệu chứng và theo dõi định kỳ.
2. Cung cấp liệu pháp tiệt
trừ cho những bệnh nhân có kết quả xét nghiệm dương tính với H.
pylori.
3. Không tiến hành xét
nghiệm lại định kỳ sau khi cung cấp liệu pháp tiệt trừ, mặc dù đối
với một số bệnh nhân kết quả xét nghiệm có thể có giá trị trong
quá trình điều trị.
4. Nếu đã loại trừ H.
pylori mà các triệu chứng vẫn còn, hãy cung cấp PPI liều thấp hoặc H2RA
trong 4 tuần.
5. Nếu các triệu chứng vẫn
tiếp tục hoặc tái phát sau quá trình điều trị ban đầu, hãy đề nghị dùng PPI
hoặc H2RA với liều thấp nhất có thể để kiểm soát các triệu chứng.
6. Thảo luận về việc sử
dụng phương pháp điều trị PPI trên cơ sở “khi cần thiết” với bệnh nhân để kiểm
soát các triệu chứng.
7. Tránh dùng thuốc kháng
axit kéo dài, thường xuyên, liên tục (chúng chỉ làm giảm các triệu chứng trong
thời gian ngắn hơn là ngăn ngừa các triệu chứng).
9. Xét nghiệm và tiệt trừ
Helicobacter pylori
Xét nghiệm
1. Xét nghiệm H.
pylori bằng phương pháp xét nghiệm hơi thở urê 13 carbon hoặc xét
nghiệm kháng nguyên trong phân, hoặc xét nghiệm huyết thanh tại phòng thí
nghiệm có đủ chức năng xét nghiệm đã được xác nhận tại địa phương.
2. Thực hiện xét nghiệm
lại H. pylori bằng xét nghiệm hơi thở urê 13 carbon. (Hiện
không có đủ bằng chứng để khuyến nghị xét nghiệm kháng nguyên phân như một xét
nghiệm loại trừ).
3. Không sử dụng các xét
nghiệm huyết thanh học tại chỗ nhằm phát hiện H. pylori vì
các xét nghiệm này không đảm bảo tính hiệu quả.
Tiệt trừ
Điều trị Bước đầu
4. Cung cấp cho những người
có kết quả xét nghiệm dương tính với H. pylori một liệu trình
điều trị trong 7 ngày, hai lần mỗi ngày sử dụng:
·
PPI và
·
amoxicillin và
·
clarithromycin
hoặc metronidazole.
Chọn phác đồ điều trị với chi phí thấp nhất và xem xét việc tiếp xúc với
clarithromycin hoặc metronidazole trước đó
5. Cung cấp cho những người
bị dị ứng với penicillin một liệu trình điều trị trong 7 ngày, hai lần mỗi ngày
sử dụng:
·
PPI và
·
clarithromycin và
·
metronidazole.
6. Cung cấp cho những người
bị dị ứng với penicillin và đã tiếp xúc với clarithromycin sau đợt điều trị 7
ngày sử dụng:
·
PPI và
·
bismuth và
·
metronidazole và
·
tetracycline. [điều
chỉnh năm 2019]
7. Thảo luận về việc tuân
thủ điều trị với bệnh nhân và nhấn mạnh tầm quan trọng của việc tuân thủ
điều trị.
Điều trị ưu tiên hai
8. Cung cấp cho những người
vẫn còn các triệu chứng sau quá trình tiến hành điều trị tiệt trùng ban
đầu một đợt điều trị 7 ngày, hai lần mỗi ngày sử dụng:
·
PPI và
·
amoxicillin và
·
clarithromycin
hoặc metronidazole (loại chưa sử dụng trong điều trị bước đầu).
9. Cung cấp cho những
người đã từng tiếp xúc với clarithromycin và metronidazole trước đó một đợt
điều trị 7 ngày sử dụng:
·
PPI và
·
amoxicillin và
·
tetracycline
(hoặc levofloxacin nếu không thể sử dụng tetracyline). [điều
chỉnh năm 2019]
10.
Cung
cấp cho những người bị dị ứng với penicillin (và những người chưa từng tiếp
xúc với kháng sinh fluoroquinolone trước đó) đợt điều trị 7 ngày, hai lần
mỗi ngày sử dụng:
·
PPI và
·
metronidazole và
·
levofloxacin. [điều
chỉnh năm 2019]
11.
Cung
cấp cho những người bị dị ứng với penicillin từng tiếp xúc với kháng sinh
fluoroquinolone trước đó một đợt điều trị 7 ngày sử dụng:
·
PPI và
·
bismuth và
·
metronidazole và
·
tetracycline. [điều
chỉnh năm 2019]
12.
Tìm
lời khuyên từ bác sĩ chuyên khoa tiêu hóa nếu việc tiệt trừ H. pylori không
thành công sau quá trình điều trị bước hai.
10. Thủ thuật bao đáy vị
nội soi ổ bụng
1. Cân nhắc tiến hành
thủ thuật bao đáy vị nội soi ổ bụng đối với bệnh nhân:
·
có
chẩn đoán xác định về trào ngược axit và kiểm soát triệu chứng đầy đủ bằng liệu
pháp ức chế axit, nhưng bệnh nhân không muốn tiếp tục liệu pháp này lâu dài
·
có
chẩn đoán xác định về trào ngược axit và các triệu chứng đáp ứng với PPI, nhưng
bệnh nhân không thể dung nạp được liệu pháp ức chế axit.
11. Chuyển bệnh nhân đến
dịch vụ chăm sóc chuyên khoa
1. Xem xét chuyển đến
dịch vụ chăm sóc chuyên khoa đối với bệnh nhân::
·
ở
mọi lứa tuổi có các triệu chứng dạ dày-thực quản không đáp ứng với điều trị
hoặc không giải thích được
·
nghi
ngờ mắc GERD có ý định phẫu thuật
·
nhiễm H. pylori không
đáp ứng với liệu pháp tiệt trùng trong điều trị bước hai.
12. Giám sát bệnh nhân bị
Barrett thực quản
1. Cân nhắc giám sát để
kiểm tra sự tiến triển thành ung thư cho những người được chẩn đoán Barrett
thực quản (được xác nhận qua nội soi và mô bệnh học), chú ý đến:
·
sự
xuất hiện chứng khó tiêu
·
mong
muốn cá nhân của bệnh nhân
·
các
yếu tố nguy cơ của bệnh nhân (VD: giới tính nam, tuổi lớn hơn và chiều
dài của đoạn Barrett thực quản).
2. Nhấn mạnh rằng tác hại
của việc theo dõi nội soi có thể lớn hơn lợi ích ở những người có nguy cơ tiến
triển thành ung thư thấp (ví dụ, những người bị Barrett thực quản ổn định không
loạn sản).
Tham khảo:
1. British Society of
Gatroenterology. Physiology and function in patients with complex
gastrointestinal disease [internet]. [cited 15 Oct 2020]. Available from
https://www.bsg.org.uk/clinical-articles-list/physiology-and-function-in-patients-with-complex-gastrointestinal-reflux-disease/
2. National Institute for
Health and Care Excellence. Gastro-oesophageal reflux disease and dyspepsia in
adults: investigation and management [Internet]. [cited 15 Oct 2020]. Available
from: https://www.nice.org.uk/guidance/cg184/chapter/1-Recommendations.